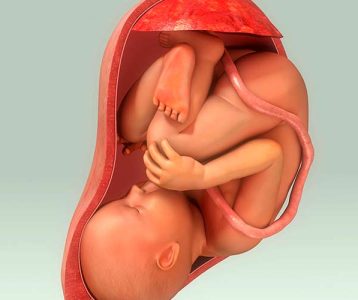
Considerada uma doença rara e grave, a hérnia diafragmática congênita (HDC) é caracterizada pela protrusão do conteúdo abdominal para dentro do tórax através de anomalia do diafragma. Em decorrência da compressão, a condição pode levar a diversas complicações. De acordo com dados de sociedades internacionais especializadas no assunto, o HDC acomete entre um e quatro bebês a cada 10 mil nascidos vivos.
Os cuidados para tratar o problema começam ainda na fase intrauterina, por meio da cirurgia de oclusão traqueal fetal, que aumenta em 50% as chances de sobrevivência do bebê. Os cuidados prosseguem a partir do nascimento, exigindo uma estrutura de Unidade de Terapia Intensiva (UTI) Neonatal com multiprofissionais e equipamentos de alta tecnologia para o suporte à vida.
A cirurgia de oclusão traqueal fetal para hérnia diafragmática congênita dura em média 30 minutos e é realizada por meio da técnica de fetoscopia. De acordo com o cirurgião fetal Marcio Miranda, do Vera Cruz Hospital, em Campinas (São Paulo), o procedimento minimamente invasivo é indicado para os casos mais graves e tem por objetivo aumentar a sobrevida dos pacientes. “Utilizando pequenos endoscópios de fibra óptica colocados percutaneamente dentro da cavidade amniótica, através da parede abdominal materna, alcançamos a traqueia fetal para introdução de um balão para a oclusão traqueal”, detalha.
Assim, o balão ficará por algumas semanas na traqueia do bebê com a função de estimular o crescimento do pulmão, para que se desenvolva normalmente. Entre a 32ª e 34ª semanas de gestação, o pequeno balão é removido, também por procedimento minimamente invasivo. Ao nascer, o recém-nascido precisará de atendimento em uma UTI Neonatal preparada para fornecer a assistência especializada.
“Os recursos e o tempo de internação dependem da evolução clínica de cada paciente”, observa a médica pediatra e neonatologista Michelle Medeiros de Machi, também do Vera Cruz Hospital. De acordo com a literatura médica, a cirurgia de oclusão traqueal fetal pode aumentar em 50% as chances de sobrevivência fetal. Nos casos sem o procedimento, as chances de vida são de apenas 10%.
Diagnóstico
A pediatra Michelle Medeiros de Machi explica que a hérnia diafragmática congênita é diagnosticada por meio de exames de ultrassonografia ainda no primeiro trimestre da gestação – entre 11 e 14 semanas. Com os avanços da medicina e da tecnologia, o exame possibilita a avaliação do funcionamento do músculo diafragma, que deve fazer movimentos de contração. “Quando isso não ocorre indica uma malformação, que pode fazer com que órgãos que se desenvolvem na cavidade abdominal, tais como fígado, estômago, baço e intestino, migrem para a cavidade torácica”, explica.
Neste cenário, os órgãos podem comprimir os pulmões prejudicando seu processo de desenvolvimento normal e levando a um quadro de hipoplasia pulmonar, principal consequência da HDC. A pediatra informa, ainda, que essa condição pode desencadear a redução do fluxo sanguíneo para o órgão, gerar pressão alta na circulação pulmonar (hipertensão pulmonar) e dificuldade de oxigenação do sangue. “O tratamento deverá ser intensivo a começar no período neonatal com acompanhamento multiprofissional, com foco na qualidade de saúde e sobrevida da criança”, destaca.
Evolução
Nos últimos anos, os avanços da medicina em cirurgias intrauterinas têm sido significativos, permitindo intervenções cada vez mais precisas e seguras com foco na correção de anomalias congênitas em fetos. “São técnicas minimamente invasivas que garantem maior segurança para a gestante e menos riscos para o feto durante o desenvolvimento intrauterino, reduzindo a ansiedade e estresse que esses casos geram aos pais e familiares”, conclui o cirurgião fetal Marcio Miranda.