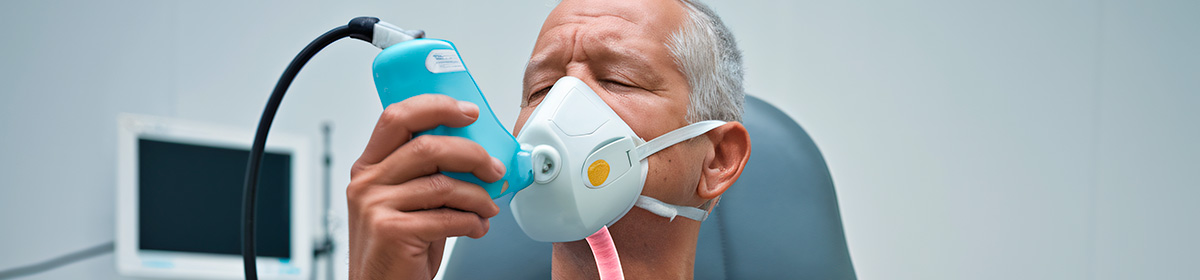
A pneumonia associada à ventilação (PAV) é uma complicação perigosa e comum em pacientes ventilados mecanicamente, resultando em internação hospitalar prolongada e aumento da mortalidade. Entretanto, a microbiota endógena da cavidade oral e da via aérea superior dos pacientes tem uma função importante no desenvolvimento de PAV. Portanto, uma colonização anormal, assim como a translocação de microrganismos potencialmente patogênicos na cavidade oral e via aérea superior são consideradas como a principal patogênese da PAV.
Além disso, a microaspiração de secreção orofaríngea contaminada com microbiota endógena em torno do tubo endotraqueal com cuff – manguito localizado atrás da traqueostomia ou do tubo orotraqueal – é a principal rota para invasão microbiana. O estômago e os seios nasais são reconhecidos como potenciais reservatórios de algumas bactérias que colonizam a orofaringe, e muitas abordagens para a prevenção de PAV têm sido propostas.
Dentre as sugestões consideradas como medidas preventivas efetivas contra PAV estão a descontaminação seletiva do trato digestivo e a descontaminação seletiva orofaríngea. Entretanto, a administração de antibióticos pode levar a um dano colateral nos pacientes. Assim, cientistas levantaram a hipótese de que os probióticos poderiam reduzir a incidência de PAV, assim como a mortalidade relacionada, duração da internação e o custo hospitalar.
Probióticos
Para investigar a hipótese, cientistas tailandeses desenvolveram um teste prospectivo, randomizado, aberto e controlado no Hospital Siriraj, uma unidade de saúde terciária com 2,3 mil leitos pertencente ao Hospital Universitário em Bangkok. Participaram da análise um total de 150 adultos hospitalizados que aguardavam ventilação há pelo menos 72 horas e não tinham pneumonia associada à ventilação no momento da inclusão.
“A maioria dos pacientes era idosa com comorbidades e problemas de saúde severos, conduzindo à ventilação mecânica”, informam os autores. Os pacientes foram randomizados em grupos probiótico e controle, com 75 indivíduos em cada. Todos receberam solução de clorexidina 2% via oral, quatro vezes ao dia, como um cuidado padrão para prevenção da PAV, de acordo com o protocolo do hospital. Ao mesmo tempo, os pacientes do grupo probiótico ingeriram diariamente 80ml de leite fermentado disponível comercialmente contendo Lactobacillus casei Shirota.
De acordo com os autores, uma quantidade adicional de 80ml do leite fermentado foi administrada pela via enteral diariamente por 28 dias ou quando o tubo endotraqueal era removido. “A ingestão do probiótico foi descontinuada quando ocorreu diarreia associada”, relatam os autores. Amostras foram coletadas da orofaringe e do reto de cada paciente para investigar a presença de Klebsiella pneumoniae ou Escherichia coli produtora de ESBL, Acinetobacter baumannii e Pseudomonas aeruginosa. Os pacientes foram acompanhados por 90 dias após o início do estudo.
Resultados
Os resultados primários indicaram que os pacientes do grupo probiótico foram menos propensos a desenvolver pneumonia associada à ventilação, comparado com o grupo controle. “A taxa de ocorrência de PAV no grupo probiótico foi menor do que no controle, e constatamos que a A. baumannii foi a principal causa de PAV em ambos os grupos”, acentuam os autores.
De maneira geral, a incidência de diarreia foi de 22% (19 vs. 14 episódios no grupo probiótico e no controle, respectivamente). Apenas um dos episódios foi relacionado com o uso do probiótico. O estudo ‘Randomized controlled trial with Lactobacillus casei Shirota in the prevention of ventilator-associated pneumonia‘ foi publicado no The Journal of the Medical Association of Thailand em 2015.